La filosofia lean per la gestione dei processi
Il mondo sanitario, grazie anche alla spinta pandemica che ha reso una necessità quegli aspetti della medicina digitale che sembravano rimandati a non si sa bene quale futuro, ha subito una accelerazione verso una gestione sempre più tecnologica e digitalizzata, in assenza però di una rivisitazione dei processi sanitari ed una adeguata formazione di professionisti ed utenti.
La telemedicina, in tutte le sue sfumature, come i dispositivi sanitari di monitoraggio a distanza, ma anche le stesse nuove tecnologie presenti nei presidi ospedalieri, hanno di fatto reso obsolescente o inadeguata non solo la precedente strumentazione a disposizione dei professionisti della salute, ma per alcuni versi la loro stessa preparazione e, soprattutto da non sottovalutare, la loro attitudine al cambiamento che le tecnologie digitali hanno apportato.
Forte quindi è la necessità, se non si vuole vanificare o rendere meno efficaci le innovazioni, che venga trovato un nuovo punto di riequilibrio ripartendo innanzi tutto dalla risorsa umana prima che dalla tecnologia; dalla gestione dei processi e la formazione di chi ne ridisegna i percorsi; dalla motivazione al miglioramento ed alla gestione del cambiamento, prima che dai risultati attesi.
In questo contesto la “filosofia lean” (1) approdata ormai anche in Sanità, soprattutto con i suoi strumenti di successo, è sicuramente un valido aiuto per gestire quanto su esposto.
Ho volutamente parlato di “filosofia lean”, e non dei noti tools già utilizzati, perché la vera innovazione con cui poter identificare, gestire e migliorare i processi sanitari è soprattutto “culturale”. E’ quindi una nuova cultura basata su principi lean quella che, prima di ogni applicazione progettuale va perseguita in tutti gli attori della salute, a partire dal management, ad arrivare ai pazienti.
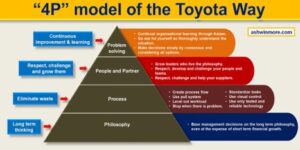
Le fondamenta della filosofia lean si basano su 4 principi, cosiddette 4 P, ovvero: pensiero, processo, persone e partner, problemi. (vedi foto 1)
Alla base della piramide della filosofia lean c’è il pensiero a lungo termine, una sorta di vision allargata, che consente al management di agire e prendere decisioni con una prospettiva a medio-lungo termine, trascurando gli eventuali piccoli insuccessi nel breve, per un miglioramento continuo e costante nel tempo e traguardi più ambiziosi.
Subito sopra vi sono i processi, la loro rivisitazione in ottica di eliminazione degli sprechi e valorizzazione del flusso del valore. Questa fase è quella in cui più devono essere coinvolti i professionisti veri artefici del cambiamento. Qui la metodologia lean con i suoi tools contribuisce a creare processi snelli, privi di sprechi e ad alto valore aggiunto per i pazienti e gli stessi professionisti.
A seguire troviamo le persone ed i partner. In Sanità rappresentano sia i professionisti che tutti i fornitori di beni e servizi da cui spesso dipende la buona riuscita del processo: se non fidelizziamo i fornitori e trasmettiamo loro la stessa filosofia, rischiamo di avere un processo, magari efficiente, ma dipendente dalla non qualità di un fornitore. I professionisti dal canto loro devono operare in modo da ottimizzare le risorse, standardizzare i processi ed evitare sprechi (sovra-utilizzo/sotto-utilizzo).
All’apice della piramide c’è l’attitudine, l’abitudine e la formazione adeguata per migliorare continuamente i processi con piccoli passi giornalieri di miglioramento (in giapponese Kaizen). (2)
Quale è allora il contributo che la filosofia lean ci può dare per gestire al meglio la tecnologia e l’innovazione che la svolta digitale sanitaria ed i relativi cambiamenti si portano dietro?
Tra i tanti ne menzionerò solo alcuni, strettamente collegati all’argomento oggetto di questo contributo, che possono aiutare a gestire meglio la tecnologia e l’innovazione dei processi diagnostico-terapeutici del mondo sanitario e precisamente:
- L’uso appropriato delle tecnologie innovative
- Lo studio dei processi oggetto dei cambiamenti portati dalle tecnologie
- La gestione del cambiamento
- Uso appropriato delle tecnologie innovative
In primis vorrei sottolineare la necessità di individuare correttamente le priorità tecnologiche da sottoporre ad innovazione. I fondi, per quanto in questo momento con il PNRR sicuramente più disponibili, non saranno mai sufficienti a coprire una intera rivoluzione digitale. Questa andava e va programmata secondo logiche strutturali; inutile costruire una autostrada (ovvero processi tecnologici avanzati) se poi non vengono creati gli svincoli e le strade secondarie per raggiungere i paesi per cui l’autostrada è stata realizzata (ovvero i pazienti utenti finali di tutto il processo). E’ appunto l’utente finale, il paziente, che deve dettare e stimolare le giuste soluzioni per i suoi bisogni di salute. Per dirla con parole “lean” è il cliente, ovvero il paziente, che condiziona ed attiva tutto il processo, non l’inverso. Un inutile spreco di risorse pensare ad un processo innovativo che non abbia come punto di partenza i bisogni di salute del paziente: sarebbe sicuramente inefficiente sebbene magari efficace.
E allora parlando di tecnologie vorrei citare il principio n° 8 del “toyota way” che recita: “usare solo tecnologie affidabili e adeguatamente collaudate che vadano a vantaggio delle persone e dei processi”.
Le tecnologie devono aiutare le persone, non sostituirle. I professionisti devono essere in grado di interagire con le tecnologie così da poterle utilizzare al meglio ed intervenire in caso di difettosità evitando che l’errore sia prolungato nel tempo e si trasmetta ai processi successivi. (4)
Un processo deve essere ben strutturato prima di inserire tecnologie innovative e deve essere “digitalmente pensato” non “adattato al digitale”. Non tutta l’innovazione in Sanità è al momento affidabile, ovvero collaudata. Inopportune fughe in avanti prima di aver correttamente testato le nuove tecnologie nei processi sanitari non possono che portare a repentine marce indietro con notevole spreco di risorse economiche e come effetto secondario sfiducia da parte dei professionisti e dei pazienti verso l’innovazione. Abbiamo bisogno di processi digitali innovativi e tecnologici stabili ed affidabili non di innovazione a tutti i costi.
Tuttavia, a fronte di una collaudata sperimentazione e anche di una simulazione dei cambiamenti che le tecnologie digitali porterebbero, bisogna stimolare con adeguata formazione i professionisti della salute ed i pazienti ad usare ed a fidarsi dell’innovazione e dei benefici che essa comporta. Ricordo, anche se questa non è la sede di tale trattazione, che parte principalmente dai sanitari la reticenza ad usare sistemi digitali innovativi piuttosto che i classici e confortevoli in essere; leggasi anche e senza generalizzare, ma non solo, la media dell’età dei professionisti in servizio, solo parzialmente diluita dalle recenti assunzioni emergenziali.
- Lo studio dei processi oggetto dei cambiamenti portati dalle tecnologie
Un altro aspetto importante, quando inseriamo cambiamenti importanti nei processi, a maggior ragione se sanitari, è un attento studio dei processi oggetto dell’innovazione. La lean ci fornisce una serie di strumenti tra cui cito quello che, secondo me, deve essere il principalmente utilizzato in questo caso ovvero la “value stream map”: la mappa del valore.
Una fotografia analitica “as is” della situazione attuale a cui seguirà una visione prospettica “to be” di come il processo cambierà in relazione a quanto riscontrato e le tecnologie introdotte.
Due parole per descrivere cosa è e come effettuare una corretta “value stream map”.
Innanzi tutto definiamo il concetto di “valore”. Il valore per il paziente non può che essere la riposta al suo bisogno di salute. Per far questo vengono svolte molte attività: di queste sono a valore aggiunto, cosiddette “value added”, tutte quelle attività che in un processo sanitario vengono effettuate attivamente sul paziente durante il suo iter diagnostico-terapeutico. Intorno a queste attività di cui beneficia il paziente ve ne sono tante altre di cui alcune necessarie perché i processi e gli atti sanitari possano essere erogati, cosiddette “business value added” (approvvigionamenti, manutenzioni strumentali, ecc), ed altre di cui potremmo e dovremmo fare a meno, cosiddette “non value added” (principalmente movimentazioni inutili del paziente, delle strumentazioni, delle documentazioni sanitarie, ecc.).
L’obiettivo che una rivisitazione lean dei processi sanitari si propone è di eliminare le attività non a valore aggiunto, minimizzare quelle a valore aggiunto per il business, aumentare ed ottimizzare quelle a valore aggiunto. Descrivere quindi correttamente in un diagramma di flusso (value stream map) secondo i concetti su esposti, tutte le attività, le risorse umane e strumentali impiegate ed i tempi di erogazione delle prestazioni stesse, ci da una fotografia dello stato attuale del nostro processo sanitario (VSM as is) e la possibilità di migliorarlo (VSM to be).
Stante questa premessa appare chiaro che le migliori tecnologie digitali innovative saranno quelle che, inserite nel processo, oltre che migliorare la performance qualitativa sanitaria saranno volte a ridurre le attività non value added su descritte; pensiamo ad esempio a tutti quei dispositivi IoT indossabili dal paziente che possono monitorare e trasmettere dati sullo stato di salute del paziente direttamente al clinico senza che sia il paziente stesso ad andare nella struttura ospedaliera per lo stesso monitoraggio: più efficienza, meno movimentazione, più dati real time e possibilità di terapia da remoto. Apriamo quindi qui il grande tema della telemedicina che, oltre al monitoraggio del paziente, consente una visita a distanza, o ad esempio manovre fisioterapiche., ecc.
Quindi solo una attenta ed oggettiva valutazione dei processi e dei benefici che le tecnologie apportano in essi e per i pazienti possono dare la misura, sia in termini di priorità di intervento, sia in termini di necessità di intervento e di miglioramento del processo sanitario. In assenza di tale attento studio rischieremmo di seguire le tendenze del momento e sotto o sovrastimare tecnologie innovative rispetto al valore che esse apporterebbero nei processi sanitari.
- La gestione del cambiamento
In questo breve contributo ho lasciato per ultimo ma non per questo da sottovalutare tutto quello che va sotto il nome di gestione del cambiamento o più conosciuto come “change management” (3)
Le tecnologie digitali, tanto più sono innovative, tanto più cambiano le modalità di erogazione da parte del professionista e la possibilità di fruizione da parte del paziente, creando sensazioni di disagio per cui, se non viene correttamente gestito il cambiamento, si può arrivare al rifiuto delle stesse. Mi riferisco anche a quelle tecnologie che per la loro forte natura innovativa vengono attualmente definite “disruptive innovation” e per cui sono necessarie attività di process mining e change management.
Prima di parlare di change management vorrei soffermarmi sui processi necessari affinchè le tecnologie arrivino agli utilizzatori (professionisti, pazienti) scevre da tutte quelle problematiche relative ad una non attenta fase di progettazione e sviluppo. Questo processo va sotto il nome di “process mining”, ovvero tutte le attività svolte preventivamente all’introduzione di nuove tecnologiche volte ad individuare, attraverso l’analisi ingegneristica dei log di software e macchinari biomedicali, nonché di survey in particolari punti del percorso, individuazione di colli di bottiglia (bottleneck) o deviazioni dal percorso ideale disegnato, così da ridurre il tempo di progetto dedicato al miglioramento degli outcomes desiderati fino al risultato considerato ottimale.
Veniamo ora a definire correttamente il “change management” e le sue fasi di realizzazione nonché le possibili cause di fallimento. Il change management dovrebbe aiutare i professionisti interessati a raggiungere un uso ottimale e quotidiano delle nuove metodologie aiutando ognuno di loro, in maniera quasi personalizzata, a rientrare nella propria zona di comfort ottenendo così il vero cambiamento del lavoro quotidiano.
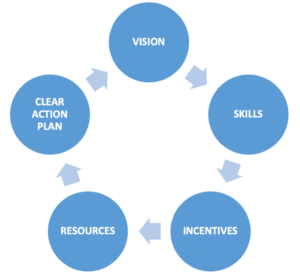
Il change management è un processo strutturato in step ben precisi. Il cambiamento che le nuove tecnologie introducono dovrebbe far parte di un disegno progettuale chiaro (vision), poter contare su competenze professionali adeguate (skills), con adeguati incentivi non solo economici (incentives), le giuste risorse (resources) ed un chiaro piano di azione (clear action plan) (foto 3)
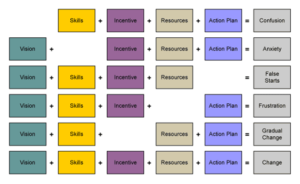
La mancanza di uno di questi elementi, o la scarsa definizione e/o incompleta realizzazione di una delle fasi su descritte porterà sicuramente all’insuccesso ed al fallimento dell’innovazione che avremmo voluto introdurre (foto 4)
Il change management aiuta i professionisti a valorizzare i cambiamenti, ad accettarli e ad individuare correttamente gli spazi di miglioramento per la propria attività e per la propria vita professionale (foto 5) e dal punto di vista dei pazienti li aiuta a fruire ed utilizzare nel modo più utile e corretto l’innovazione che i dispositivi tecnologici introducono nella quotidiana gestione della propria problematica di salute.
| CHANGE MANAGEMENT:
v Sviluppo nuove competenze «reskilling» v Necessità di competenze digitali v «Job jumping»: possibilità che nella vita professionale si cambi modo e ambito lavorativo v Smart working |
In conclusione: abbiamo di fronte un sviluppo tecnologico sempre più innovativo ed abbiamo bisogno di discernere quali innovazioni siano più utili ed applicabili.
Dobbiamo essere in grado di discernere tra tutte le tecnologie quali veramente ci consentano di cambiare in meglio i processi sanitari rendendoli più snelli ed efficienti e maggiormente utili al paziente, utente finale del processo ma che in realtà dovrebbe essere considerato il fattore di innesco di qualsiasi azione di miglioramento.
Abbiamo la responsabilità come professionisti sanitari di ottimizzare le risorse che ci vengono messe a disposizione ed allocarle correttamente consapevoli che non saranno mai abbastanza e che quindi spetta a noi discernere le innovazioni utili da quelle senza valore aggiunto per il paziente.
Sono convinto, anche per quanto su esposto, che utilizzare una metodologia come Lean Six-Sigma, già collaudata con successo nel mondo industriale ed altrettanto sperimentata utilmente nel mondo sanitario, possa essere di aiuto a tutti gli attori dei processi sanitari (dai decisori, ai professionisti, ai pazienti) ad evolvere in una sanità più vicina al paziente, più sicura, più smart e reattiva ai cambiamenti che la tecnologia impone ed imporrà sempre di più.
Bibliografia
- J.K. Liker, L. Attolico – “Toyota Way” – Hoepli editore
- Masaaki Imai – “Gemba Kaizen” – Franco Angeli editore
- R.Cadonati, F. De Gennaro, G. De Gennaro – “Change management: opportunità o minaccia” – Franco Angeli editore
- Tahiichi Ohno – Lo spirito Toyota” – Einaudi


WhatsApp us