Parlare di “lean management” in Sanità in epoca pandemica potrebbe sembrare ai più un mero esercizio filosofico da circolo culturale utile per distrarre l’attenzione sul problema attuale.
In realtà, come spero risulti evidente alla fine di questo mio contributo, avere a disposizione uno strumento gestionale/organizzativo come la metodologia “Lean” aiuterebbe anche a spiegare alcune delle tante situazioni di impreparazione a questa emergenza i cui effetti abbiamo tutti ben noti.
Nel “lean management” e quindi nella metodologia “lean” o “pensiero snello” si riconoscono alla base profonde radici culturali che affondano nella cultura giapponese che è molto osservante delle regole ed attenta alla qualità.
Un po’ di storia
Nasce infatti in un ambito industriale, come è noto, e precisamente in Toyota, il primo approccio strutturato lean che poi prenderà il nome che oggi conosciamo di “lean thinking”. Il suo artefice, Tahiichi Ohno, nel 1951 fu il primo a proporre un approccio organizzativo e produttivo dei processi in modo snello (lean process) che di lì a poco avrebbe portato alla produzione cosiddetta just in time, ovvero produrre quello che il cliente vuole, nel momento preciso in cui lo vuole e nella quantità e qualità richiesta.
Parte da lì la riorganizzazione della casa automobilistica Toyota che la porterà, negli anni a seguire e fino ai tempi odierni, a conquistare importanti quote di mercato partendo da una situazione di enorme difficoltà come quella che fu la situazione post-bellica giapponese ed avendo come grande competitor di quell’epoca il colosso americano automobilistico Ford.
Il segreto di tale successo fu aver ribaltato il concetto di produzione di massa, nel quale le risorse umane impiegate avevano uno scarso impatto sulla stessa. Esse necessitavano di poca formazione e questo le rendeva facilmente sostituibili; di contro non restituivano alcun valore aggiunto in termini di miglioramento di qualità. In una produzione snella invece, il personale diventa artefice, creatore, sviluppatore del prodotto, con una forte assunzione di responsabilità nel processo produttivo. L’integrazione tra sistema e risorse umane, diffusa a tutti i livelli aziendali, acquista pertanto fondamentale importanza.
Solo alla fine degli anni ’90, grazie anche ad una pubblicazione dell’economista J.P. Womach “Lean thinking”, il pensiero snello ed i suoi concetti furono strutturati così da poter essere applicati nel mondo produttivo industriale occidentale.
Parallelamente a quanto su descritto, negli anni ’50 l’ingegnere W.E. Deming formulò quello che è ancora definito il ciclo della qualità con il suo ben noto PDCA (plan, do, check, act) che grande impatto ha avuto nei processi produttivi e nel 1986 M. Harry, uno statistico di Motorola, sviluppa un approccio metodologico, poi ripreso anche da J. Welch CEO di General Electric, denominato “Six-Sigma” che a sua volta utilizzando il ciclo DMAIC (define, measure, analyze, improve, control) per primo analizza con una formula statistica ed una scala di misurazione la variabilità e la difettosità dei processi.
Nel 2002 M.L. George coniuga i due approcci metodologici, lean production e six sigma, in un metodo armonico ed organico che attualmente va sotto il nome di Lean-Six Sigma.
Lean production e Sanità
Dopo questo excursus verrebbe da chiedersi come possa integrarsi una simile metodologia, fortemente industriale, in un ambito sanitario e quale giovamento possa esso trarre da una applicazione di tale metodo.
Non potendo essere troppo prolisso, ma nemmeno poco esaustivo dell’argomento, per cui rimando alle citazioni bibliografiche tutti gli approfondimenti, vale la pena allora ricordare i principali concetti che sottendono alle metodologie su descritte ovvero:
- Individuare e fare scorrere il valore
- individuare ed eliminare gli sprechi
- minimizzare e possibilmente eliminare la variabilità dei processi
- perseguire il miglioramento continuo
Alcuni di questi concetti vengono ripresi in questo documento risalente ormai a diversi anni fa:
“Affrontare la “produzione di salute” in termini di efficienza, individuando e riducendo gli sprechi con tecniche sperimentate dall’industria manifatturiera: questo l’obbiettivo prioritario del “Lean Thinking”, grazie al quale anche le realtà ospedaliere possono puntare a un’organizzazione che sia in grado di ottimizzare le risorse, combattendo la perdita di tempo e denaro”
(Dossier: Lotta agli Sprechi – Management della Sanità – Dicembre 2008).
Individuare e far scorrere il valore
Quale è allora il “valore” per il cliente, che per noi è il paziente, da far scorrere?
Sicuramente tutto quello che concorre al miglioramento della sua salute, ovvero tutte quelle attività che svolgiamo durante il suo percorso di cura sia diagnostiche che terapeutiche.
Ma tutte le attività che vengono svolte sono tutte “utili” ed aggiungono valore per il paziente?
Possiamo distinguere attività a valore aggiunto ed attività non a valore?
La “lean” infatti distingue le attività in:
- attività a valore aggiunto per il cliente/paziente (CVA)
- attività a valore aggiunto per il business/processo (BVA)
- attività non a valore aggiunto né per il cliente, né per il business (NVA)
Individuare correttamente queste tipologie di attività che svolgiamo nella esecuzione delle prestazioni diagnostico-terapeutiche porta, non solo ad un risparmio economico, ma anche ad una migliore performance sanitaria.
Per attività a valore aggiunto per il paziente si intendono tutte quelle indagini, cure, interventi diretti sul paziente che migliorano la diagnosi ed il decorso della sua malattia sia esso in ambito ospedaliero che extraospedaliero.
Per attività a valore aggiunto per il business si intendono invece tutte quelle non svolte direttamente sul paziente ma necessarie per lo svolgimento della prestazione, anche in termini di sicurezza (ad es.: approvvigionamenti, risk management, manutenzioni, ecc.), ovvero quelle non svolte per curare la persona ma indispensabili perché essa possa essere curata.
Quali sono allora in Sanità le attività non a valore aggiunto e che assorbono notevoli risorse e che la “lean” classifica come sprechi da eliminare?
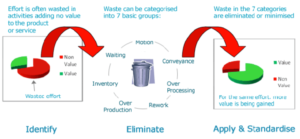
Individuare ed eliminare gli sprechi
Esse sono state ben definite e le possiamo riassumere in 7 sprechi + 1 e sono:
- Sovraproduzione: es. fornire più informazioni di quelle necessarie o in anticipo, report non richiesti;
- tempo: tempi di attesa nel trasporto dei pazienti, nella preparazione delle sale chirurgiche o del materiale necessario;
- perdite di processo: procedure non necessarie, aperture di più kit per mancanza di standard, eccessiva produzione di documenti cartacei;
- scorte: eccessivo immagazzinamento di materiali/medicinali con conseguente pericolo di deterioramento e scadenza;
- movimenti: recupero strumenti non inclusi nel set chirurgico o recuperati da un’altra sala;
- prodotti difettosi: ripetizioni di analisi, interventi, errori nelle medicazioni/analisi;
- trasporto: spostamento di pazienti/campioni non necessari;
a cui si aggiunge un altro spreco, non meno importante ovvero:
- risorse e competenze: non fare buon uso delle risorse e delle competenze umane a disposizione.
Come individuare correttamente le attività customer value added da quelle non value added o business value added?
Senza avere la pretesa in queste poche righe di proporre un corso sulla “lean” è bene, ai fini dello sviluppo del tema, accennare alla “mappa del flusso del valore” o “value stream map”.
Essa è la mappatura del processo, che intendiamo migliorare, in cui figurano descritti tutti i dati (attività, risorse, strumentazioni, tempi, ecc.) che lo compongono. Riportare in un flusso lineare tutto il processo corredato di tutti i dati ci consentirà di individuare correttamente i colli di bottiglia (bottleneck), i vincoli, gli sprechi ed isolare le attività value added che sono quelle che fanno scorrere il nostro flusso di valore per quanto richiesto dal nostro cliente/paziente.
Tradizionalmente per ottimizzare un processo ci si concentra sulle attività a valore aggiunto, che rappresentano il 10% del totale delle attività, dimenticando di agire su tutte le attività non a valore aggiunto che rappresentano il 90% del processo.
Statisticamente nelle aziende eccellenti le attività a valore aggiunto non superano il 33% quindi il margine di miglioramento dei sistemi rappresenta il 67% delle attività. Agendo sugli sprechi su descritti, piuttosto che sull’ottimizzazione dei tempi dei processi a valore aggiunto, porta quindi un maggior margine di miglioramenti dei sistemi, compresi quelli sanitari.
Minimizzare e possibilmente eliminare la variabilità dei processi
E’ in questa fase che la “lean production” incontra la metodologia “six sigma” che, come abbiamo descritto precedentemente, si propone di agire sulla variabilità dei processi minimizzandone o eliminandone gli errori. In poche parole è un sistema che misura un processo in termini di difetti riscontrati. Il suo nome deriva da “sigma”, che è un simbolo dell’alfabeto greco utilizzato nel mondo della statistica per indicare la misura della varianza di un processo cioè l’oscillazione di un parametro rispetto alla media (la deviazione standard).
Six sigma significa che sono presenti 6 deviazioni standard in un processo. In ambiente manifatturiero è accettata una qualità “sei sigma” ovvero tassi di precisione del 99,99966% convertibili in non più di 3,4 difetti per milione di elementi prodotti.
La US Airline Industry ritiene sostenibile una qualità in eccesso di 7 sigma per milione di voli.
Ma tale tasso di imprecisione è compatibile in Sanità?
In Healthcare il range varia tra 3 e 4 sigma convertibile in una variabile tra 66,8 e 308 difetti per milione, ovvero tra il 93,32 ed il 99,38%.
E’ chiaro che mentre in un processo industriale la difettosità si traduce magari in un prodotto commerciale difettoso per il cliente, in Sanità esso può rappresentare un errore più o meno grave con conseguenze lievi o importanti. E’ quindi fondamentale incidere sull’eliminazione dei difetti dei processi sanitari che vanno individuati e migliorati/rimossi.
La tecnica usata nel metodo six sigma è definita DMAIC (define, measure, analyze, improve, control). Individuato il processo da migliorare (anche in seguito a non conformità rilevate), nella fase define si definiscono gli obiettivi di miglioramento da raggiungere con relativi tempi e costi (strumenti: Sipoc, diagramma di Pareto); a seguire, nella fase measure viene creata una mappa di processo con le informazioni più possibilmente dettagliate e con una capillare raccolta di dati (strumenti : mappa di processo); quindi nella fase analyze si verificano se le potenziali cause individuate precedentemente siano quelle giuste grazie al supporto dei dati raccolti (strumenti: brainstorming, tecnica dei 5 perché, diagramma causa-effetto); solo dopo aver raccolto ed esaminato tutte le evidenze oggettive potremo passare alla fase di miglioramento vera e propria, fase improve.
La fase di analisi, nel frattempo, avrà fornito una comoda base di dati da cui partire per progettare iniziative di miglioramento. Lo scopo di questa fase è quella di progettare la soluzione più adatta a risolvere il problema che stiamo prendendo in esame. Ogni iniziativa di miglioramento ha bisogno di un meccanismo di feedback e di controllo per assicurare che non si torni, lentamente, nella situazione che vigeva prima del cambiamento introdotto, fase control (strumenti: non conformità, indicatori, raccolta dati).
Come per il ciclo di Deming anche il ciclo DMAIC ha lo stesso meccanismo quindi il punto di arrivo in realtà è il prossimo punto di partenza verso una nuova applicazione di miglioramento.
Perseguire il miglioramento continuo
Mutuando sempre dalla filosofia giapponese, il miglioramento continuo si fonda su un concetto che la vita -lavorativa, sociale, familiare- dovrebbe essere basata su continui tentativi costanti di miglioramento. Nella lingua giapponese il “miglioramento continuo” viene denominato “kaizen” e nella attività lavorativa riguarda tutti, dai manager fino a scendere al gradino più basso della scala professionale. I miglioramenti apportati dal “kaizen” quindi non sono e non portano a cambiamenti radicali difficilmente recuperabili, ma a piccoli, costanti miglioramenti incrementali che fanno migliorare costantemente i processi ma che possono essere reversibili allorchè non diano gli effetti desiderati. Risulta chiaro che quindi il miglioramento si basa anche su un substrato di “qualità” raggiunta che può e deve essere migliorata ma che non può essere sottesa.
Per tornare ai processi sanitari essi, se modificati con le metodologie lean-six sigma, possono e devono essere costantemente monitorati e migliorati con l’apporto di tutto il team coinvolto nel processo diagnostico-assistenziale. Non si fa miglioramento senza il coinvolgimento di tutti e senza il contributo di ogni attore coinvolto a partire dal management.
I concetti fondamentali che sottendono alla filosofia “kaizen” si possono brevemente riassumere in:
- kaizen e management
- processi e risultati
- cicli PDCA (Plan-Do-Check-Act e SDCA (Standardize-Do-Check-Act)
- qualità prima di tutto
- parla con i dati
- il processo a valle è il cliente (paziente)
Il fine ultimo della strategia “kaizen” quindi è il miglioramento degli aspetti relativi alla qualità, al costo, al delivery, ovvero prestare la massima attenzione:
- alla qualitàdei prodotti finiti, dei servizi e dei processi che intervengono nella loro realizzazione;
- al costo sia quello complessivo della progettazione, della produzione e quindi anche della commercializzazione ed assistenza;
- al delivery ovvero fornire ciò che è richiesto nella quantità stabilita entro la scadenza stabilita.
Trasponendo questi concetti al mondo sanitario è evidente come l’assistenza ai pazienti e l’operato dei professionisti della salute non può prescindere da aspetti di qualità, miglioramento continuo dei processi, attenzione ai risultati conseguiti con una razionalizzazione delle risorse, con un obiettivo ben chiaro: il benessere del paziente che, come avviene nella produzione “lean” deve essere quello che tira tutto il processo a monte.
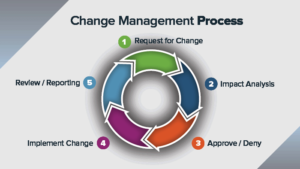
Un’ ultima riflessione vorrei farla sulla gestione del cambiamento, sia esso generato dal miglioramento dei processi, sia dalla introduzione delle tecnologie sanitarie, sempre più evolute e digitali e che a volte sono vere e proprie “disruptive innovation” ovvero innovazioni che alterano significativamente il modo in cui operano i professionisti (aziende, settori, ecc) e che necessitano di attente valutazioni.
La gestione del cambiamento “change management” è un processo a cui prestare molta attenzione perché esso non vada incontro a rifiuto o dia risultati minori all’atteso fino al fallimento.
In un processo di cambiamento bisogna tenere fortemente in considerazione:
- la vision del processo e del cambiamento voluto
- le skills delle risorse umane e la loro valorizzazione nel processo di cambiamento
- gli incentivi alle persone (non solo economici) che le stimolino al cambiamento (WIIFM)
- le risorse adeguate a perseguire il cambiamento
- un chiaro piano di realizzazione del cambiamento
Sottovalutare anche solo uno degli aspetti su descritti porterà sicuramente all’insuccesso; ognuno di noi può portare esempi di più o meno rivoluzionari cambiamenti che alla fine hanno fallito il loro intento per aver sottovalutato uno degli aspetti su considerati. Questo in Sanità può voler dire incidere sulla salute dei pazienti, sullo spreco delle risorse, sugli aspetti motivazionali dei professionisti della salute.
Concludendo questo nostro “navigare” nelle acque della metodologia “lean six-sigma”, non possiamo non evidenziare come essa riunisca in sé tutti gli aspetti organizzativi, di risk management, di gestione delle risorse e di raggiungimento degli obiettivi in un unico armonico percorso che porta la struttura o il reparto sanitario che la applichi ad un processo virtuoso in cui le persone lavorano meglio e più motivate ed in cui, come si suole dire da tempo, al centro di esso sia il paziente ma anche tutto ciò che intorno ad esso ruota. Ne sono di esempio anche in Italia i numerosi centri che hanno applicato questa metodologia (dalle sale operatorie ai laboratori, ecc) e che vedono sempre più professionisti avvicinarsi ed approfondire questa cultura.
E’ infatti questo un cambiamento di paradigma culturale che ha bisogno di “change agent” cioè di persone formate a gestire questa metodologia e renderla applicabile al sistema sanitario nella sua complessità.
Non potendo essere esaustivo in questo elaborato di tutte le dinamiche della metodologia “lean – six sigma” rimando ai riferimenti in calce per gli approfondimenti dei singoli argomenti lasciandovi due citazioni, distanti nella storia, ma che evidenziano l’esigenza e l’attenzione al cambiamento dell’essere umano.
Non c’è nulla di immutabile, tranne l’esigenza di cambiare. (Eraclito)
Alcuni vedono le cose come sono e si domandano perché? Io sogno cose non ancora esistite e chiedo perché no? (G.B. Shaw)
Roberto Virgili
Bibliografia e Riferimenti
P.G. Nicosia, F. Nicosia – Tecniche Lean in Sanità – Franco Angeli Editore
- Perrella, R. Leggeri – La caccia e la lotta agli sprechi in Sanità – Franco Angeli Editore
Masaaki Imai – Gemba Kaizen – Franco Angeli Editore
- Cadonati, F. De Gennaro, G. De Gennaro – Change management: opportunità o minaccia? – Franco Angeli Editore
The Lean Six Sigma Company Italia s.r.l. – Formazione Coaching Consulenza



WhatsApp us