La filosofia lean per la gestione dei processi sanitari
Negli ultimi anni il mondo sanitario ha accelerato bruscamente verso la digitalizzazione. La spinta pandemica ha trasformato in urgenza ciò che prima sembrava “rimandabile”: telemedicina, monitoraggio a distanza, dispositivi connessi, software clinici più evoluti, nuove tecnologie nei presidi ospedalieri. Il punto è che, in molti contesti, questa evoluzione è avvenuta più velocemente della capacità di ripensare i processi e formare in modo adeguato sia i professionisti sia gli utenti.
Il risultato è un paradosso molto comune: tecnologie avanzate inserite in processi progettati per un mondo analogico. In queste condizioni l’innovazione rischia di non mantenere le promesse, o addirittura di creare nuove complessità: strumenti più potenti ma workflow confusi, dati disponibili ma non utilizzati, servizi digitali attivati ma non davvero adottati da clinici e pazienti.
Ecco perché, se l’obiettivo è far funzionare davvero la sanità digitale, serve un riequilibrio. Bisogna ripartire dalla risorsa umana prima che dalla tecnologia; dalla progettazione dei processi e dalla formazione di chi li ridisegna; dalla motivazione al miglioramento e dalla gestione del cambiamento, prima ancora dei risultati attesi.
In questo scenario, la filosofia Lean — intesa non come “toolkit”, ma come cultura — può diventare un supporto decisivo per governare tecnologia e innovazione nella sanità.
Perché “filosofia Lean” e non solo strumenti
Molte organizzazioni conoscono già alcuni strumenti Lean. Ma la vera innovazione, soprattutto in sanità, è principalmente culturale: una mentalità che mette al centro il valore per il paziente, elimina gli sprechi e crea processi stabili, misurabili e migliorabili nel tempo.
Per questo è utile parlare di Lean come sistema di principi da perseguire in tutti gli attori della salute: dal management ai professionisti, fino ai pazienti.
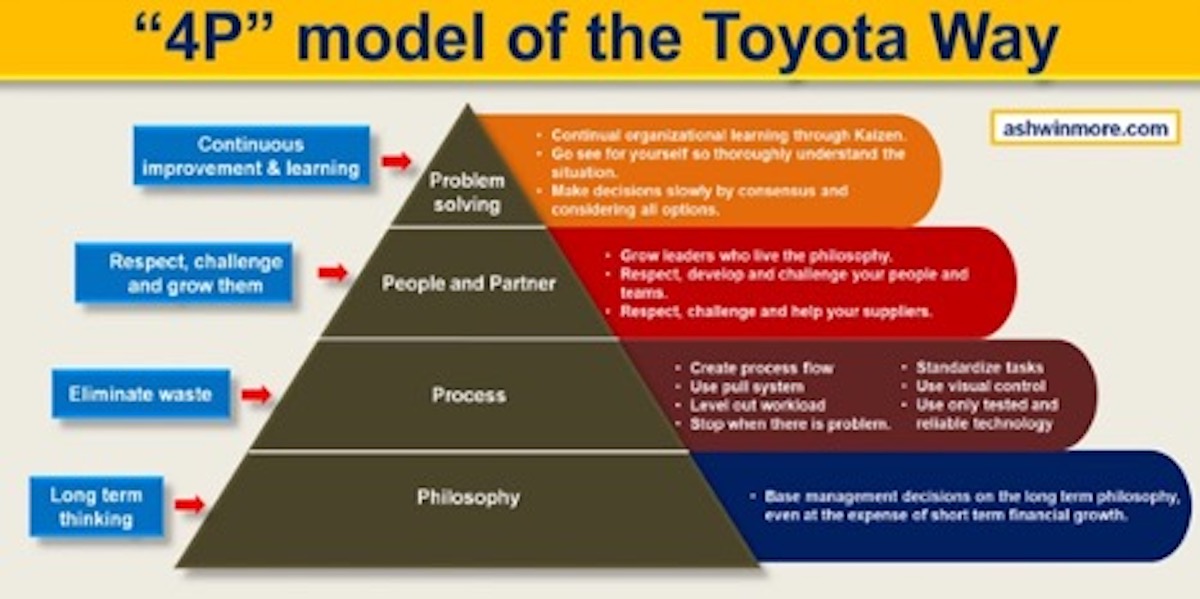
Le 4P del Lean: la base per processi sanitari più efficaci
La filosofia Lean viene spesso rappresentata come una piramide fondata su quattro grandi aree (le “4P”):
Pensiero (Purpose / filosofia di lungo periodo)
Alla base c’è il pensiero a lungo termine: una vision che permette al management di prendere decisioni guardando oltre l’urgenza del breve, accettando anche piccoli insuccessi temporanei per costruire un miglioramento continuo e più ambizioso nel tempo.
Processo (Process)
Subito sopra troviamo la revisione dei processi: eliminazione degli sprechi e valorizzazione del flusso del valore. È la fase in cui devono essere coinvolti i professionisti che lavorano nei percorsi diagnostico-terapeutici, perché sono loro a conoscere vincoli, criticità e opportunità reali. Qui i tool Lean aiutano a costruire processi più snelli, con meno attività inutili e più valore per pazienti e operatori.
Persone e partner (People & Partners)
In sanità le “persone” sono i professionisti; i “partner” includono anche fornitori di beni e servizi. Un processo può essere ben disegnato ma diventare fragile se dipende dalla non qualità di un fornitore o da una supply chain non allineata. I professionisti, dal canto loro, devono essere messi in condizione di standardizzare, ottimizzare risorse ed evitare sprechi tipici (sovra-utilizzo/sotto-utilizzo).
Problemi e miglioramento (Problem Solving / Kaizen)
All’apice c’è l’attitudine a migliorare continuamente con piccoli passi quotidiani: il Kaizen. È qui che la Lean diventa “viva”: non un progetto, ma una routine che rende l’organizzazione più capace di imparare e adattarsi.
Sanità digitale: come la Lean aiuta a gestire tecnologia e innovazione
La domanda centrale è: qual è il contributo della filosofia Lean per gestire al meglio l’innovazione digitale in sanità? Tra i molti, tre sono particolarmente rilevanti.
1) Uso appropriato delle tecnologie innovative (priorità, affidabilità, paziente al centro)
Il primo tema è la scelta. Anche con fondi importanti (PNRR incluso), le risorse non basteranno mai per una “rivoluzione totale” fatta tutta insieme. Serve programmare e dare priorità: è inutile costruire un’autostrada digitale se poi mancano gli svincoli che portano i pazienti a usarla davvero.
In logica Lean è il “cliente” — qui il paziente — che attiva e condiziona il processo. Pensare a innovazioni che non partano dai reali bisogni di salute rischia di produrre soluzioni magari efficaci in teoria, ma inefficienti nella pratica: spreco di risorse e bassa adozione.
In questo contesto è utile ricordare un principio del Toyota Way: usare tecnologie affidabili e collaudate che vadano a vantaggio di persone e processi. In sanità questo è ancora più vero: le tecnologie devono aiutare i professionisti, non sostituirli. E soprattutto devono essere inserite in processi già ben strutturati: un processo deve essere “digitalmente pensato”, non semplicemente adattato al digitale.
Quando si introducono innovazioni non sufficientemente testate, si rischiano marce indietro, sprechi economici e un effetto collaterale molto pericoloso: la sfiducia di professionisti e pazienti verso l’innovazione. Per questo la formazione (clinici e utenti) è una parte essenziale del percorso: serve per usare correttamente gli strumenti e per costruire fiducia nei benefici.
2) Studio dei processi che cambiano: Value Stream Map (VSM) “as is” e “to be”
La tecnologia cambia i processi. Ma se non studiamo bene il processo, rischiamo di digitalizzare il caos. Qui la Lean offre uno strumento particolarmente adatto: la Value Stream Map (VSM), la mappa del flusso del valore.
In sanità, “valore” significa risposta al bisogno di salute del paziente. Alcune attività sono direttamente a valore aggiunto (quelle svolte sul paziente nel percorso diagnostico-terapeutico). Altre sono necessarie per far funzionare il sistema (approvvigionamenti, manutenzioni, ecc.). Altre ancora non portano valore e possono essere ridotte o eliminate: movimentazioni inutili del paziente, attese, documentazioni ridondanti, passaggi non necessari.
La VSM serve a fotografare lo stato attuale (as is) e a progettare lo stato futuro (to be), mostrando attività, risorse e tempi. A quel punto diventa più chiaro quali tecnologie abbiano davvero senso: quelle che migliorano qualità clinica e contemporaneamente riducono attività non a valore.
Un esempio molto intuitivo sono i dispositivi IoT indossabili e il monitoraggio remoto: se riducono spostamenti inutili del paziente, aumentano dati in tempo reale e permettono interventi o terapie da remoto, allora l’innovazione produce valore sia per il paziente sia per il sistema.
3) Gestione del cambiamento (change management): dall’adozione alla routine
Le tecnologie digitali, soprattutto quando sono molto innovative, cambiano abitudini e ruoli: come lavora il professionista, come partecipa il paziente, come si gestisce l’informazione. Senza un change management strutturato, la reazione tipica può essere il rifiuto o l’uso “parziale”, che riduce drasticamente l’impatto dell’innovazione.
Il cambiamento deve essere parte di un disegno chiaro (vision), sostenuto da competenze (skills), incentivi non solo economici, risorse adeguate e un piano d’azione concreto. Quando manca uno di questi elementi, l’innovazione rischia di fallire, anche se la tecnologia in sé è valida.
In sanità digitale questo significa anche reskilling, competenze digitali, nuove modalità organizzative (in alcuni casi smart working e nuovi modelli di collaborazione). L’obiettivo è portare professionisti e pazienti a usare l’innovazione in modo quotidiano, fino a farla diventare “normale”.
Conclusione: sanità più vicina al paziente, più sicura e più efficace
Abbiamo davanti uno sviluppo tecnologico sempre più rapido. La vera sfida non è “avere più tecnologia”, ma scegliere e integrare le innovazioni che rendono i processi sanitari più snelli, più sicuri e più utili al paziente, che è l’utente finale e dovrebbe essere il vero punto di innesco di ogni miglioramento.
Per questo, una metodologia come Lean Six Sigma — già collaudata nel mondo industriale e sempre più sperimentata anche in sanità — può aiutare decisori, professionisti e pazienti a costruire una sanità più smart, reattiva e sostenibile, senza sprechi e senza innovazione fine a sé stessa.